Contents
変形性膝関節症の評価とは?なぜ重要なのか
変形性膝関節症(へんけいせいひざかんせつしょう)は、膝の軟骨がすり減って骨同士が直接ぶつかり合うことで、痛みや動きの制限が生じる病気です。症状の程度は人によって大きく異なるため、治療やリハビリを進める前に「今どのような状態にあるか」を正確に把握することが不可欠です。
変形性膝関節症の評価は、疼痛・関節の動き・筋力・歩行能力・画像所見など複数の視点から総合的に行います。適切な評価を行うことで、治療効果の確認や今後の見通しを立てることができます。
この記事では、整形外科・リハビリテーション科で実際に使われている主要な評価法を、患者さんにもわかりやすい言葉で解説します。
疼痛(痛み)の評価
変形性膝関節症の最も一般的な自覚症状は疼痛(痛み)です。臨床的な重症度や治療効果を判定する上で極めて重要であり、初診時には詳細に評価を行います。具体的には疼痛の強さ・部位・性状・発現からの期間・出現のタイミング・持続時間・誘発動作などを問診します。
疼痛部位を特定することは、主病変が何であるかを調べる上で有力な情報となります。問診表には体の全体図や膝関節の図を載せて、患者自身に疼痛部位をチェックしてもらいます。また足全体におよぶ疼痛や複数関節での疼痛では、腰椎が起因する疾患や関節リウマチなど他の疾患との鑑別を行います。
変形性膝関節症における疼痛症状は、一般的には動作時痛や荷重時痛であり、動き始めや歩き始めに訴える初動時痛(starting pain)であることが多いです。一方で、安静時痛や夜間痛も訴えるような症例では、特発性骨壊死との鑑別が必要です。
痛みの強さを数字で測る:VAS・NRS
痛みの強さを客観的に記録するために、視覚的評価スケール(VAS:Visual Analogue Scale)や数値評価スケール(NRS:Numeric Rating Scale)がよく用いられます。
VASは10cmの線の上に「まったく痛みなし」から「想像できる最大の痛み」を示し、患者自身が現在の痛みの位置に印をつける方法です。NRSは0~10の数字で痛みの強さを答えてもらうシンプルな方法で、高齢者にも扱いやすいとされています。
局所所見(触診・視診)
圧痛
圧痛部位の特定は疼痛部位とともに、主病変を明らかにする上で重要な所見となります。触診を行うときはただ漫然と検査をするのではなく、機能的な解剖を意識して圧痛点の検査をします。
内側関節裂隙(膝の内側の関節の隙間)や外側関節裂隙、膝蓋骨周囲(膝のお皿まわり)などに圧痛がみられることが多く、どの部位に強い圧痛があるかが治療方針の決定に役立ちます。
関節水腫(膝に水がたまる)
変形性膝関節症における膝関節の腫脹は、関節水腫(かんせつすいしゅ)が原因である場合が多いです。検査方法としては、膝蓋骨(膝のお皿)の動きを確認する「膝蓋跳動(しつがいちょうどう)」の有無により評価します。変形性膝関節症の関節液には、炎症反応による発痛物質が含まれています。また関節液量が多くみられる場合は、物理的な刺激として疼痛を引き起こし、また膝の曲げ伸ばしなど可動域制限の原因となります。
しかし、注射により関節液を抜くことで一時的な除痛効果が得られます。また吸引した関節液を検査することにより、感染性の疾患や偽痛風、血友病性関節症などの鑑別に役立ちます。変形性膝関節症の注射治療について詳しくはこちらをご覧ください。
筋萎縮(きんいしゅく:筋肉のやせ細り)
変形性膝関節症では疼痛により日常生活の活動が制限され、膝関節の周囲筋の廃用性萎縮(体を動かさないことで起こる萎縮のこと)がみられます。測定では、大腿周径(だいたいしゅうけい:膝蓋骨上縁から10cm上の太もものまわり)および下腿周径(かたいしゅうけい:ふくらはぎの最も太い部分のまわり)を評価します。
下肢の視覚的評価
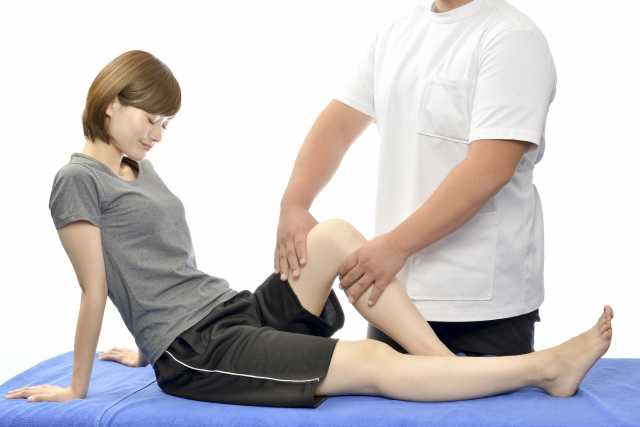
下肢長(脚の長さの計測):棘果長・転子果長
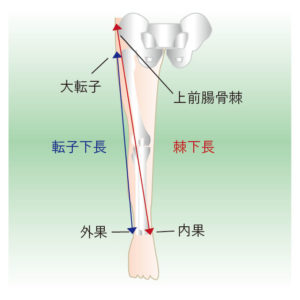
下肢長(脚の長さ)の計測には、棘果長(きょっかちょう:spinomalleolar distance=SMD)と転子果長(てんしかちょう:trochanter malleolar distance=TMD)の2つがあります。両方とも仰臥位(あおむけ)になり、股関節と膝関節を伸ばして計測します。
棘果長(SMD)とは、上前腸骨棘(じょうぜんちょうこつきょく:股関節前面にある骨盤のでっぱり)と足関節内果(そくかんせつないか:足の内くるぶし)の距離のことです。転子果長(TMD)とは、大腿骨大転子(だいたいこつだいてんし:股関節外側にある大腿骨の突起)と足関節外果(足の外くるぶし)の距離です。
高度なO脚やX脚、あるいは膝が完全に伸びない屈曲拘縮がみられると、機能的な下肢長は短縮し脚長差が生じます。
SMDは真の下肢長(骨盤からくるぶしまでの実際の骨の長さ)を反映し、骨の変形や骨折後の変化を調べるのに適しています。TMDは機能的な下肢長を反映し、股関節の変形や歩行時の動きとの関係を調べるのに有用です。両者を組み合わせることで、脚長差の原因がどこにあるかをより正確に把握できます。
アライメント(膝の向き・角度)
 変形性膝関節症の患者の多くは、O脚のように膝が外側に開いている内反膝(ないはんひざ)になっていることが多く、X脚のような外反膝になっている場合は少ないです。まれに片方が内反膝、もう片方が外反膝を呈する場合があり、これをwindswept deformityと称します。
変形性膝関節症の患者の多くは、O脚のように膝が外側に開いている内反膝(ないはんひざ)になっていることが多く、X脚のような外反膝になっている場合は少ないです。まれに片方が内反膝、もう片方が外反膝を呈する場合があり、これをwindswept deformityと称します。
仰臥位あるいは立位になり、両足を揃えた際に、膝の間が指2本分以上開いているものを内反変形、内くるぶしの間が指2本分以上開いているものを外反変形といいます。あくまでも外観上の簡易的な評価のため、正確な評価にはレントゲンによる計測が必要です。
O脚(内反変形)の詳しい解説はこちらもご参照ください。
画像評価(レントゲン検査)とKL分類
変形性膝関節症においてレントゲン検査は最も広く用いられる画像検査であり、正面像・側面像・膝蓋骨軸写像およびローゼンバーグ(Rosenberg)撮影がおこなわれます。
レントゲンでわかる主な所見
- 関節裂隙の狭小化:軟骨がすり減ることで骨と骨の間の隙間が狭くなっている状態
- 骨棘(こっきょく)の形成:骨の端に棘(とげ)のような突起ができた状態
- 軟骨下骨の骨硬化像:軟骨の下の骨が固くなっている状態
- FTA(大腿脛骨角)の変化:立位での撮影で大腿骨と脛骨のなす角度を計測。O脚・X脚の正確な評価に使われます
レントゲンの分類ではケルグレンローレンス(Kellgren-Lawrence)分類というものがあり、これは変形の重症度を0から4段階に分類したものです。
Kellgren-Lawrence(KL)分類:重症度の目安

Kellgren-Lawrence分類
| グレード | レントゲン所見 | 臨床的な目安 |
|---|---|---|
| Grade 0 | 変化なし | 正常 |
| Grade 1 | 骨棘の疑い、関節裂隙はほぼ正常 | ごく軽微な変化。症状が出ない場合も多い |
| Grade 2 | 明確な骨棘あり、関節裂隙の軽度狭小化 | 軽度の変形性膝関節症と診断される |
| Grade 3 | 中等度の骨棘・関節裂隙の中等度狭小化・軟骨下骨の硬化像 | 中等度。日常生活で痛みが出やすい段階 |
| Grade 4 | 大きな骨棘・高度な関節裂隙消失・骨変形 | 重症。手術(人工関節など)を勧められることが多い |
KL分類はレントゲン上の変化を示すものです。「グレードが高い=必ず手術が必要」というわけではなく、痛みの程度や日常生活への支障、患者さんご自身のご希望なども総合して治療方針を検討します。変形性膝関節症の治療法全般についてはこちらもあわせてご覧ください。
関節の機能評価
関節可動域(ROM:range of motion)
関節可動域は日本整形外科学会および日本リハビリテーション医学会より発表されている測定方法に沿って評価します。膝の参考可動域は、屈曲(膝を曲げた角度)で130°、伸展(膝を伸ばした角度)が0°です。
変形性膝関節症では、炎症や関節液の貯留、筋肉のこわばりなどにより可動域が制限されることがあります。特に屈曲(膝を深く曲げること)と伸展(膝を完全に伸ばすこと)の制限は、日常生活動作に大きく影響します。
| 測定方向 | 参考可動域 | 日常生活への影響例 |
|---|---|---|
| 屈曲(曲げる) | 130° | 正座・しゃがみ動作・階段昇降 |
| 伸展(伸ばす) | 0° | 歩行・立ち上がり動作 |
徒手筋力検査法(MMT:manual muscle test)
膝周囲の筋肉は、膝関節の安定性に関与しています。例えば、太もものまえにある大腿四頭筋(だいたいしとうきん)という筋肉は、膝関節の安定性において特に重要な筋肉です。
変形性膝関節症の症状が進行すると大腿四頭筋の筋力低下がみられますが、早期の場合では正常の膝と同等の筋力が保たれているとの検証もあります。筋力を簡易的に評価する方法としては、徒手筋力検査法(manual muscle test:MMT)があります。
MMTの判定基準(0〜5の6段階)
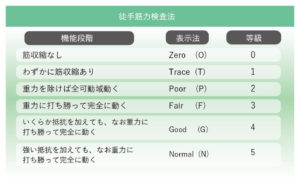
| スコア | 評価基準 | 説明 |
|---|---|---|
| 5(Normal) | 最大抵抗に打ち勝つ | 正常な筋力。検者が最大の力で抵抗をかけても動かせる |
| 4(Good) | 中等度の抵抗に打ち勝つ | やや筋力低下あり。日常生活は概ね問題なし |
| 3(Fair) | 重力に打ち勝つ(抵抗なし) | 重力がある方向に向けて動かせるが、抵抗には負ける |
| 2(Poor) | 重力を除けば動かせる | 横向きなど重力の影響が少ない姿勢なら動かせる |
| 1(Trace) | 筋収縮の触知のみ | わずかに筋肉の収縮は感じられるが、動きはない |
| 0(Zero) | 収縮なし | 完全麻痺。筋収縮がまったく認められない |
変形性膝関節症のMMT評価では、大腿四頭筋(膝の伸展)・大腿二頭筋などのハムストリングス(膝の屈曲)・中殿筋(股関節の外転)などを総合的に評価します。
なぜMMTのCTR(クリック率)が低いか?「mmt 評価」という検索クエリで1,183件もの表示回数がある一方、クリック率が低い理由の一つは「MMTの表が実際にどう見えるか、自分の場合はどうなのか」という具体的な情報への欲求です。上記の詳細な判定基準テーブルを通じて、より深い理解を提供しています。
整形外科テスト(徒手検査)
変形性膝関節症の評価では、膝周囲の靭帯や半月板の状態を確認するための整形外科テスト(徒手検査)も行います。
主な整形外科テスト一覧
| テスト名 | 検査対象 | 陽性の意味 |
|---|---|---|
| ラックマンテスト(Lachman test) | 前十字靭帯(ACL) | 前十字靭帯の損傷・弛緩 |
| 前方引き出しテスト | 前十字靭帯(ACL) | 前十字靭帯の損傷 |
| 後方引き出しテスト | 後十字靭帯(PCL) | 後十字靭帯の損傷 |
| ピボットシフトテスト(pivot-shift test) | 前十字靭帯・回旋安定性 | 回旋不安定性(ACL損傷でよくみられる) |
| 内反ストレステスト | 外側側副靭帯(LCL) | 外側靭帯の損傷・弛緩 |
| 外反ストレステスト | 内側側副靭帯(MCL) | 内側靭帯の損傷・弛緩 |
| マクマレーテスト(McMurray test) | 半月板(内側・外側) | 半月板の損傷・断裂 |
| アプレーテスト(Apley test) | 半月板 | 半月板の圧迫・牽引による疼痛再現 |
膝関節のなかにある前十字靭帯を損傷し放置した場合、高い確率で変形性膝関節症を発生します。これらの整形外科テストにより、変形性膝関節症の背景にある構造的な問題を特定することができます。
関節機能スコア(JOAスコア)
関節機能を数値化するには、日本整形外科学会が作成した膝疾患治療成績判定基準(JOA score:ジェイオーエースコア)を用います。これは「歩行能力」「階段昇降能力」「屈曲角度および強直・高度拘縮」「腫脹」の4つの項目をチェックします。膝関節の機能を簡易に点数化できるためよく用いられますが、評価項目が移動能力と関節可動域に偏っているため、他の機能が評価されにくい面があります。
肥満度(BMI)
肥満が変形性膝関節症の発生に重要な危険因子であることは、複数の研究により証明されています。ですので、膝に不安を感じている方は、自身の肥満度を調べることも大切です。
身長と体重を用いて肥満度を計算する方法に、BMI(body mass index:体格指数)があります。計算式は「体重(kg)÷身長(m)の2乗」で算出でき、肥満の指標として最も一般的に使用されています。もしBMIが基準値より高く、減量をおこなうのであれば、ウォーキングや自転車エルゴメータ、水中運動など膝への負担が少ない有酸素運動が効果的です。
変形性膝関節症と薬物療法の関係はこちらもご覧ください。
歩行評価
歩行の評価としては、10mの歩行に要する時間を測定する「10m歩行テスト」が一般的に用いられます。この10m歩行テストを動画で撮影することにより、歩行速度・歩幅・歩数・歩様などの評価が可能となります。
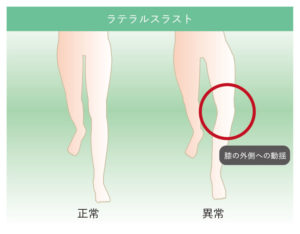
変形性膝関節症では、歩行速度は低下し歩幅が狭くなることで歩数は増えます。そしてストライド時間と両脚の支持時間は延長し、ゆっくりとした歩き方になります。また歩行時に膝が外側に動揺するラテラルスラスト(lateral thrust)も、変形性膝関節症でみられる特有の歩き方です。
ロコモティブシンドローム(ロコモ)の評価
ロコモティブシンドローム(運動器症候群)と変形性膝関節症は、深い関係性がみられます。特に高齢の患者の場合、転倒のリスクを把握する上で、ロコモティブシンドロームの評価は重要となります。ロコモティブシンドロームの評価テストには、立ち上がりテスト・2ステップテスト・ロコモ25があります。
立ち上がりテストとは、10・20・30・40cmの台に座り、両足で立てたら次は片足でもテストをします。片足でも立てると、台の高さを下げてテストを繰り返すといったテスト法です。
2ステップテストは歩幅を測定するテストです。歩幅を調べることで、足の筋力やバランス能力など歩行能力が評価できます。テスト方法は、なるべく大股で2歩歩いてもらい、その距離を身長で割り算し、その数値によりロコモ度を判定するものです。
ロコモ25は、身体能力や生活活動など25個の質問に答えてロコモ度を判定します。
TKA(人工膝関節全置換術)前後の評価項目
重症の変形性膝関節症では、TKA(Total Knee Arthroplasty:人工膝関節全置換術)が検討されることがあります。TKAの前後では、以下の項目を評価して手術の適応判断や術後の回復状況を確認します。
| 評価タイミング | 主な評価項目 |
|---|---|
| 術前評価 | KL分類による重症度・ROM・MMT・歩行能力・JOAスコア・QOL尺度(KOOS・SF-36など)・BMI・合併症の確認 |
| 術後評価 | ROM回復度・筋力回復・歩行自立度・疼痛スコア・深部静脈血栓症(DVT)の確認・ADL(日常生活動作)の回復状況 |
TKAを検討されている方は、手術を受ける前に「自分の現在の状態がどのグレードなのか」を主治医に詳しく確認することをおすすめします。
よくある質問(FAQ)
Q1. KL分類のグレード3と言われました。必ず手術が必要ですか?
グレード3は中等度の変形ですが、必ずしも手術が必要というわけではありません。痛みの程度・日常生活への支障・患者さんのご希望を総合的に考慮して、保存療法(薬・注射・リハビリ)で対応できる場合も多くあります。「重症度が進んでいると言われた」からといって、すぐに手術しか選択肢がないわけではありません。まずは担当医に保存療法の選択肢を相談してみてください。
Q2. MMTで筋力が低下していると言われました。どうすれば改善できますか?
大腿四頭筋(太ももの前の筋肉)の筋力強化が変形性膝関節症の保存療法の中心の一つです。代表的なトレーニングとして、椅子に座った状態で膝を伸ばして数秒キープする「大腿四頭筋セッティング」や、横向きに寝て脚を上下する運動があります。ただし、痛みが強いときに無理をするのは禁物です。理学療法士の指導のもとで行うのが安全です。
Q3. 棘果長と転子果長の違いは何ですか?どちらを計測すればよいですか?
棘果長(SMD)は骨盤(上前腸骨棘)から内くるぶしまでの長さで、骨そのものの長さを反映します。転子果長(TMD)は股関節外側の突起(大転子)から外くるぶしまでの長さで、より機能的な脚の長さを反映します。どちらが適切かは目的によって異なるため、通常は両方を計測して比較します。脚長差の原因(股関節・大腿骨・脛骨のどこに問題があるか)を特定するために両者の比較が重要です。
Q4. レントゲンで変形がひどくなくても痛みが強い場合はどういうことですか?
KL分類はあくまでレントゲン上の骨の変化を示すものです。痛みの強さとKL分類のグレードは必ずしも一致しません。関節水腫(膝に水がたまる状態)・滑膜炎(関節の内側の炎症)・軟骨下骨の浮腫など、レントゲンに写りにくい炎症が強い痛みの原因になることがあります。痛みが強い場合は、MRI検査や詳しい血液検査で炎症の状態を確認することも有用です。
Q5. TKA(人工膝関節)以外に重症の変形性膝関節症に対する選択肢はありますか?
近年、再生医療(幹細胞治療)が保存療法の一つとして注目されています。自分自身の細胞を使って関節環境を整える治療法であり、培養方法や細胞の質が治療効果に影響します。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。詳しくは当院の専門スタッフにご相談ください。
重症度が進んでいると言われた方へ
「KLグレード3や4と言われた」「手術を勧められたが、できれば避けたい」というご相談は少なくありません。変形性膝関節症は進行性の疾患ですが、適切な評価と治療によって症状をコントロールし、日常生活の質(QOL)を維持できる可能性があります。
当院では、自己細胞を用いた再生医療を提供しています。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。独自の培養技術により、より高品質な細胞治療をご提供しています。
手術以外の選択肢を一緒に検討したい方は、お気軽にご相談ください。
まとめ
どの疾患でも共通していえることですが、疼痛を主訴として訴える疾患の病態は複雑であり、たとえ同一症例であっても個々の症例ごとに変化します。したがって治療やリハビリを行う上で、臨床的な評価を正確に把握することは必要不可欠です。また初診時以外でも定期的に再評価をし、記録として残すことで、患者自身も客観的に自分の症状の経過を知ることができます。
本記事で解説した主要な評価法をまとめると以下の通りです。
- 疼痛評価:VAS・NRS、問診による性状・部位・誘発動作の確認
- 局所所見:圧痛・関節水腫・筋萎縮の触診・視診
- 下肢長計測:棘果長(SMD)・転子果長(TMD)による脚長差の評価
- アライメント評価:O脚・X脚の確認、FTA計測
- 画像評価:KL分類による重症度分類(Grade 0〜4)
- ROM測定:屈曲・伸展可動域の計測
- MMT(徒手筋力検査):大腿四頭筋など膝周囲筋の筋力を0〜5の6段階で評価
- 整形外科テスト:靭帯・半月板の状態を確認する各種徒手検査
- 機能スコア:JOAスコアによる総合評価
- 歩行評価:10m歩行テスト、ラテラルスラストの確認
- ロコモ評価:立ち上がりテスト・2ステップテスト・ロコモ25
これらの評価を組み合わせることで、患者一人ひとりの状態に合った治療方針を立てることができます。
No.0002
監修:院長 坂本貞範














