Contents
- 1 変形性膝関節症とは何か——膝で何が起きているのか
- 2 変形性膝関節症が起こる原因——リスクを正確に知る
- 3 【一次予防】発症させないための予防策——まだ症状がない方へ
- 4 【スクワット完全ガイド】膝に効く筋トレの基本と応用
- 5 【自宅でできる膝の筋トレ5選】道具なしでできる予防運動
- 6 【ジムでの膝トレーニング完全ガイド】マシンの正しい使い方
- 7 【二次予防】発症後に進行を止めるための対策
- 8 変形性膝関節症でやってはいけないこと——禁忌事項と危険な運動
- 9 有酸素運動の正しい取り入れ方
- 10 運動以外の日常的な予防習慣
- 11 変形性膝関節症のステージと予防の優先事項
- 12 予防・保存療法を超えた選択——再生医療という可能性
- 13 よくある質問(FAQ)
- 14 まとめ——今日から始められる変形性膝関節症予防の3本柱
変形性膝関節症とは何か——膝で何が起きているのか
40歳以上の5人に1人がかかるといわれている変形性膝関節症(へんけいせいひざかんせつしょう)。この病気は、膝関節の軟骨(なんこつ)がすり減ることで痛みや変形が進む疾患です。
一度すり減った軟骨は自然には元に戻りません。だからこそ「なる前の予防」と「なった後の進行を止める対策」の両方が重要になります。
この記事では、発症前にできる一次予防(いちじよぼう)から、発症後の二次予防(にじよぼう)まで、運動・食事・生活習慣・装具など多角的な予防策を詳しく解説します。
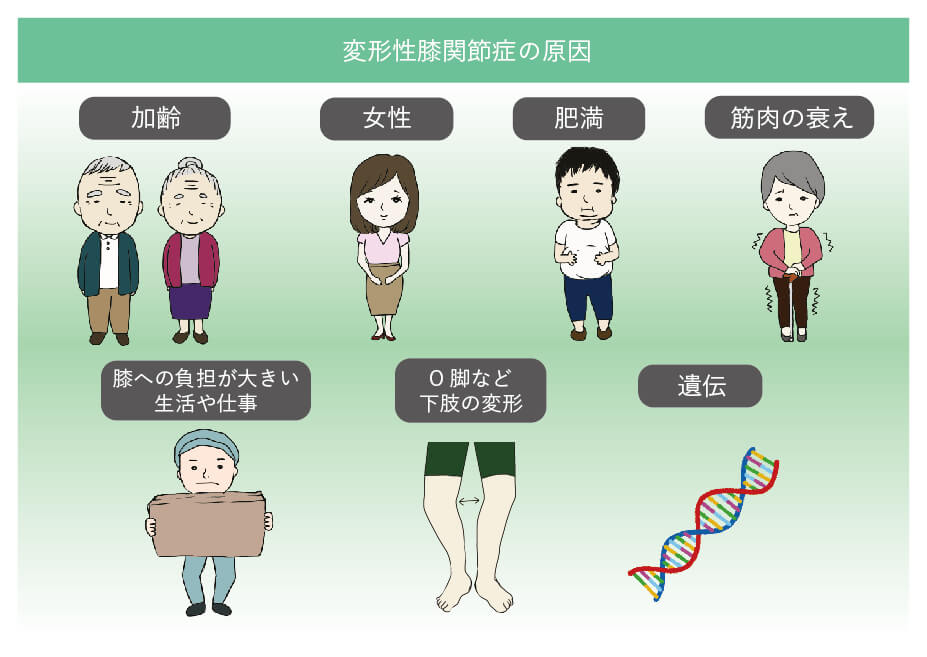
変形性膝関節症が起こる原因——リスクを正確に知る
予防の第一歩はリスク因子を正確に把握することです。変形性膝関節症の原因は一次性と二次性の2種類に分類されます。
一次性は原因が明確でないもので、ほとんどの変形性膝関節症はこれにあたります。二次性は原因が明確なもので、靭帯・半月板の損傷や骨折などの外傷がきっかけとなります。
加齢
膝は体重を直接受け止める関節です。加齢とともに関節の変性は避けられませんが、体重負荷が大きい膝は特に変性が起きやすい部位です。50代以降に急増する傾向があります。
肥満・体重増加
体重が1kg増えると、平地歩行時の膝への負荷は3〜4kg、階段の昇降では6〜7kg増えるといわれています。体重が5kg増えれば膝には約20〜35kgもの余分な負荷がかかり続けることになります。
性別(女性は2〜3倍リスクが高い)
男性と比べて女性の発症率は2〜3倍です。閉経後に女性ホルモン(エストロゲン)の分泌が急減することで、骨や軟骨を維持する機能が低下し、関節軟骨のすり減りが加速します。
筋力低下
膝関節を支える周囲の筋肉が弱くなると、膝の安定性が失われ、軟骨への衝撃が増大します。特に太ももの前面の筋肉(大腿四頭筋:だいたいしとうきん)の低下が大きく影響します。
足の変形(O脚・X脚)
正常な膝では体重の重心線がほぼ中心を通りますが、O脚では内側に偏り、X脚では外側に偏ります。重心が偏ることで特定部位の軟骨だけが集中的にすり減り、変形性膝関節症が進行しやすくなります。O脚と変形性膝関節症の関係はこちらの記事でも詳しく解説しています。
職業・生活習慣
重い荷物を運ぶ仕事、頻繁にしゃがむ農作業、長時間の立ち仕事などは発症率が高いことがわかっています。また最近の研究では遺伝も発症の要因として認められています。
【一次予防】発症させないための予防策——まだ症状がない方へ
変形性膝関節症の診断をまだ受けていない方でも、リスク因子がある場合は今すぐ対策を始めることが重要です。以下は発症そのものを防ぐための予防法です。
筋力トレーニング——最も効果的な予防手段
変形性膝関節症の予防に最も効果が高いのは、膝を支える筋肉を鍛えることです。特に大腿四頭筋(太ももの前の筋肉)を強化すると、膝関節への衝撃を筋肉が吸収し、軟骨の負担を大幅に減らすことができます。
体重管理——膝への負担を根本から減らす
標準体重(BMI 18.5〜24.9)を維持することが、膝への慢性的な過負荷を防ぐ最もシンプルな方法です。BMIが25を超えると変形性膝関節症のリスクが約2倍、30を超えると約4倍になるという報告もあります。
有酸素運動(ウォーキング、水中ウォーキング、サイクリング)と食事管理を組み合わせて、無理なく体重をコントロールしましょう。ウォーキングの詳しい方法はこちらの記事を参照してください。
歩き方の改善——日常動作で膝を守る
歩き方や姿勢の癖は、毎日何千歩もの積み重ねで膝に影響を与えます。外股歩き・内股歩き・膝が内側に入るニーインなどの癖がある場合は早めに修正しましょう。正しい歩き方についてはこちらの記事で詳しく紹介しています。
食事・栄養で軟骨を守る
軟骨の成分を補う栄養素を意識して摂取することも、長期的な予防につながります。
軟骨・関節をサポートする主な栄養素:
- コラーゲン: 軟骨・腱の主要構成成分。魚の皮、鶏の手羽、豚足などに多く含まれる
- ビタミンC: コラーゲン合成に必須。パプリカ、キウイ、ブロッコリーなど
- ビタミンD: 骨密度維持に重要。日光浴と、魚類・卵・きのこから摂取
- カルシウム: 骨の強化に不可欠。乳製品、小魚、大豆製品など
- オメガ3脂肪酸: 関節の炎症を抑える働きがある。青魚(サバ、イワシ)、えごま油など
- グルコサミン・コンドロイチン: 軟骨のクッション機能を補助するとされる成分。エビやカニの殻に含まれる
逆に、過度な糖質・脂質の摂取は肥満につながり間接的に膝への負担を増やすため注意が必要です。
インソール(足底板)で膝への負担を分散する
O脚傾向がある方は、靴の中敷き(インソール・足底板)を活用することで、膝への偏った荷重を修正できる場合があります。市販品もありますが、医療機関で作成するオーダーメイドのインソールはより効果的です。インソールの選び方についてはこちらの記事もご覧ください。
【スクワット完全ガイド】膝に効く筋トレの基本と応用
スクワットは自宅でできる最強の膝まわり強化運動です。ただしフォームが悪いと逆に膝を傷めるリスクがあります。正しい形を身につけましょう。
基本スクワットの正しいフォーム

スクワットの正しいフォーム
- 足を肩幅と同じか少し広めに開く
- つま先を30度程度外側に向ける
- 背筋を伸ばしたまま、お尻を後ろに引くようにゆっくり下ろす
- 膝がつま先より前に出ないことを確認する
- 太ももが床と平行になるくらいまで下ろしたら、ゆっくり元に戻す
お尻を後ろに引くようにしゃがみ、重心が前寄りにならないように注意することが最重要ポイントです。
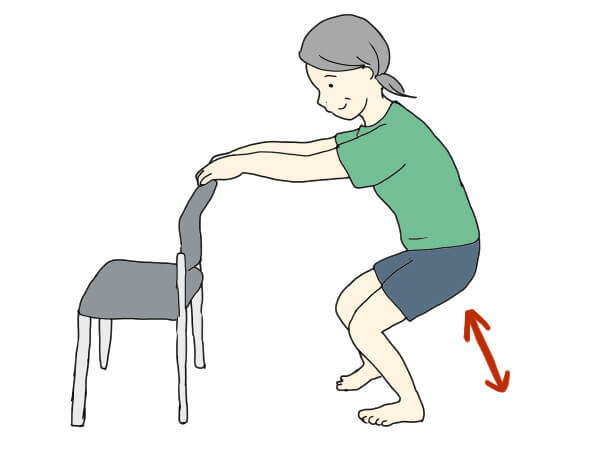
スクワットのバリエーション——体力に合わせて選ぶ
チェアスクワット(イス補助)
後ろにイスを置き、腰を引きながらイスに軽く触れる程度まで下ろす。膝への負荷が少なく高齢者でも安全に行える。転倒防止のためにテーブルや背もたれに手をついて行いましょう。
ワイドスクワット
足幅を広くとって行うスクワット。股関節への負荷が増え、内ももの筋肉(内転筋:ないてんきん)も同時に鍛えられる。
シングルレッグスクワット(片足)
片足で行う上級バリエーション。バランス力と筋力が向上する。最初は壁やイスを支えにして行うとよい。
ウォールスクワット(壁スクワット)
壁に背中をつけたまましゃがむ。姿勢が安定しやすくフォームを確認しやすい。
【自宅でできる膝の筋トレ5選】道具なしでできる予防運動
スクワットが難しい方や、すでに膝に症状がある方でも安心してできるメニューを5つ紹介します。
1. イス座位での膝伸ばし運動(座位での大腿四頭筋トレーニング)
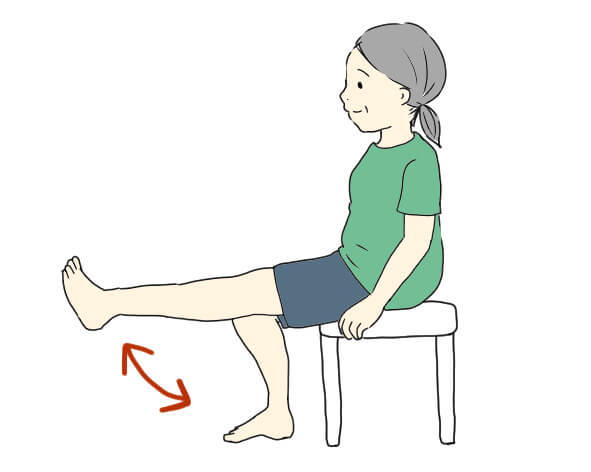
イスに深く座り、ゆっくりと片足をまっすぐ伸ばして5秒キープ、ゆっくり戻す。膝を伸ばすときも戻すときも反動をつけず、大腿四頭筋に力が入っていることを意識して行いましょう。左右10回×3セットが目安です。
2. パテラセッティング(膝を動かさない等尺性収縮トレーニング)
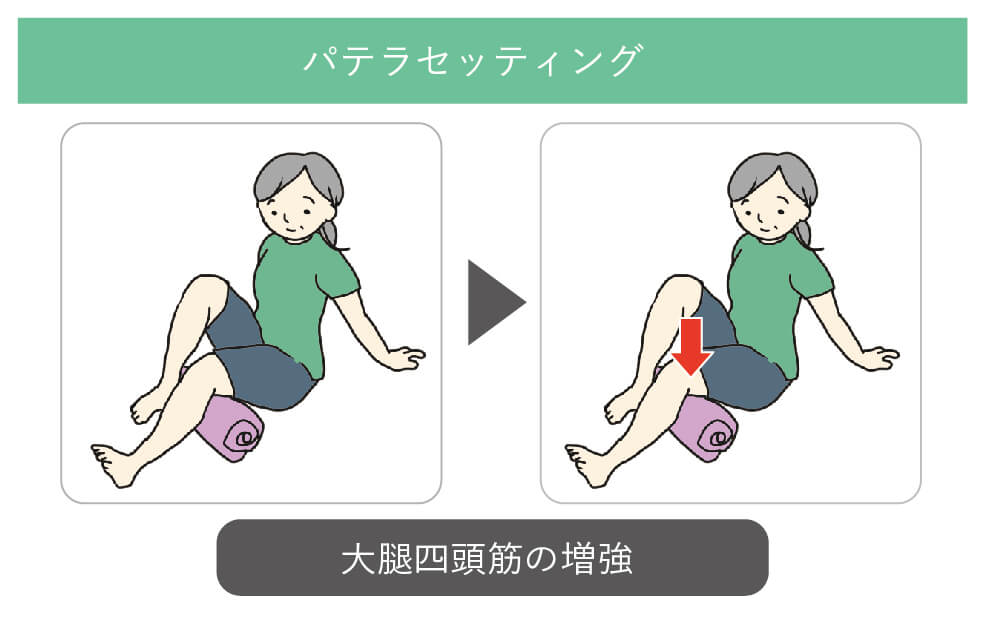
「パテラセッティング(patella setting)」とは、膝のお皿(膝蓋骨:しつがいこつ)周辺の筋肉を等尺性(関節を動かさずに筋肉を収縮させる方法)で鍛えるトレーニングです。
膝を伸ばした状態で座り、膝の下に折りたたんだタオルを敷きます。そのタオルを膝で押し潰すように力を入れ、5秒キープ。太ももが硬くなるのを確認しながら行いましょう。10回×3セットが目安です。
「パテラセッティング 座位」で検索してこの記事を見つけた方——まさにその運動です。
3. 仰向けの直脚挙上(SLR:ストレートレッグレイズ)
仰向けに寝て、片方の膝を90度に立て、もう一方の足を床から30度程度持ち上げて5秒キープする。膝を曲げずに行うことがポイント。大腿四頭筋に加え、腹筋・股関節周囲の筋肉も強化できる。左右15回×3セット。
4. 横向きの脚の上げ下げ(サイドライイングアブダクション)
横向きに寝て、上側の脚をゆっくり45度程度まで上げて3秒キープし、ゆっくり戻す。股関節の外転筋(がいてんきん)を鍛え、膝の外側の安定性が向上する。左右20回×2セット。
5. かかと上げ(カーフレイズ)
立った状態でゆっくりかかとを上げ、つま先立ちになって3秒キープし、ゆっくり戻す。ふくらはぎの筋肉(腓腹筋:ひふくきん)を鍛え、歩行時の膝への衝撃を和らげる効果がある。膝に直接負荷がかからないため、症状がある方でも行いやすい。20回×3セット。
【ジムでの膝トレーニング完全ガイド】マシンの正しい使い方
ジムのマシンは負荷の調整がしやすく、安全に筋力をつけやすい環境です。「変形性膝関節症 ジム マシン」で検索してこの記事にたどり着いた方へ——以下の内容を参考にしてください。
レッグプレス——最もおすすめの膝トレマシン
レッグプレスは、座った状態で足でプレートを押し出す機器です。大腿四頭筋(太ももの前)、ハムストリングス(太ももの裏)、お尻(大臀筋:だいでんきん)を同時に鍛えられます。
レッグプレスは膝への負担がスクワットより少なく、変形性膝関節症の予防・リハビリの両方に適した優れたマシンです。
レッグプレスで膝が痛い場合の対処法
「レッグプレス 膝が痛い」と感じる場合、以下の点を確認してください。
- 足の位置が低すぎる: プレートの中央か、やや高めに足を置くと膝への負担が減る
- 膝の角度が深すぎる: 膝を曲げすぎると軟骨への圧力が増大する。90度以上曲げないことを目安にする
- 膝が内側に入っている(ニーイン): つま先と膝の向きを常に揃える。膝が内側に倒れないよう意識する
- 重量が重すぎる: 軽い重量から始め、正しいフォームを優先する
- 完全に伸ばしきる(ロックアウト): 膝を完全に伸ばし切ると関節に負担がかかる。少し余裕を残して止める
それでも痛みが続く場合は一時的に中断し、医療機関や理学療法士(りがくりょうほうし)に相談することを強くおすすめします。
レッグエクステンション——大腿四頭筋に集中して効かせるマシン
レッグエクステンションは、椅子に座った状態で下腿(すね)を持ち上げるように膝を伸ばすマシンです。大腿四頭筋のみをピンポイントで鍛えられます。
ただし、膝を伸ばし切るときに膝蓋腱(膝のお皿の下の腱)に大きな負荷がかかるため、膝に炎症がある場合は軽い重量で可動域を制限して行いましょう。
「エクステンションラグとは」で検索してきた方へ: エクステンションラグとは、仰向けで床から足を持ち上げる際に膝が完全に伸びきらない状態のことです。大腿四頭筋の筋力低下や膝関節の問題が原因で起こることがあります。
レッグカール——太ももの裏(ハムストリングス)を鍛える
うつ伏せまたは座った状態でかかとをお尻に向けて引き上げる動作でハムストリングスを鍛えるマシンです。大腿四頭筋との筋力バランスを整えることで膝の安定性が高まります。
ジムでの注意点
- 各マシンはトレーナーにフォームを確認してもらってから開始する
- 痛みがある状態でのトレーニングは禁物。「少し重い・きつい」程度が適切
- 有酸素運動(自転車エルゴメーター、クロストレーナー)も組み合わせると体重管理と体力向上に効果的
【二次予防】発症後に進行を止めるための対策
変形性膝関節症と診断された後でも、適切な対策を続けることで進行を遅らせ、日常生活の質を維持することができます。
なぜ「安静」だけではいけないのか
痛みが出ると動くのが怖くなり運動量が減ります。すると筋力が低下し、膝の安定性がさらに失われ、痛みが悪化するという負のサイクルに陥ります。このサイクルを断ち切るために、痛みに配慮しながら適度な運動を継続することが重要です。
発症後に適した運動の選び方
発症後は膝への負荷を最小限に抑えた運動から始めることが大切です。
- 水中ウォーキング: 浮力で体重負荷が軽減され、関節への負担が陸上の約1/4以下になる
- 自転車(サイクリング): 膝を大きく曲げない範囲で漕ぐことで筋力維持と有酸素運動を両立
- パテラセッティング・直脚挙上: 前述の通り、膝を大きく動かさずに筋肉だけを鍛えられる
- ウォーキング: 平地の短時間歩行から始め、徐々に距離を伸ばす
装具療法——サポーターとインソールの活用
症状が進行するとO脚になる方が多くみられます。内側の軟骨がすり減り関節の隙間が狭くなるためです。膝のサポーターや足底板(インソール)により重心の偏りを矯正する装具療法(そうぐりょうほう)があります。
市販品よりも、整形外科でオーダーメイドで作成したものが体に合いやすく効果も高い傾向があります。インソールの詳細はこちらもご参照ください。
薬物療法との組み合わせ
痛みが強い時期は、適切な薬を使いながら運動療法を続けることが理想です。変形性膝関節症に使われる薬の種類についてはこちらの記事で詳しく紹介しています。
注射による治療(ヒアルロン酸注射など)についてはこちらの記事をご覧ください。
生活様式の見直し
日常生活で膝に負担がかかる動作を洗い出し、工夫して減らすことが重要です。
- 和式トイレ・正座: 膝の深屈曲(深く曲げる動作)は軟骨への圧力が特に高くなる。洋式トイレへの変更、椅子での生活への移行を検討する
- 階段: 手すりを積極的に使う。昇りより降りのほうが膝に負荷がかかるため特に注意
- 重い荷物の持ち運び: 台車・カートを活用する
- 立ち仕事: 適度に休息を入れる、クッション性の高い靴・インソールを使用する
高齢者でも、変形性膝関節症になっていても適度に体を動かすことは必要です。杖やシルバーカー(押し車)・歩行器を上手に使いながら、できる範囲で活動量を維持しましょう。
変形性膝関節症でやってはいけないこと——禁忌事項と危険な運動
予防や進行抑制のために運動は不可欠ですが、すべての運動が膝に良いわけではありません。以下の行動・運動は症状を悪化させるリスクがあります。
してはいけない運動・動作
1. 深いしゃがみ込み・深い正座
膝を深く曲げるほど、軟骨への圧力は指数関数的に高まります。正座や和式トイレでの完全屈曲は、軟骨への圧力が立位の5〜8倍に達するとも言われます。症状がある方は避けるか、浅い範囲にとどめましょう。
2. 膝に強い衝撃を与えるスポーツ
バスケットボール、バレーボールのジャンプ着地、急激な方向転換を伴う球技などは、膝への衝撃が非常に大きくなります。症状がある場合は一時的に控え、代わりに水泳・自転車などの低衝撃運動に切り替えましょう。
3. 膝を伸ばした状態での急激なひねり
スキーや格闘技のように膝を固定したまま体をひねる動作は、半月板や靭帯への負担が大きくなります。
4. 痛みを我慢して運動を続ける
「少し痛いくらいはいい」と思って無理を続けると炎症が悪化し、軟骨のすり減りが加速します。運動後に痛みが2時間以上続く場合は、負荷が強すぎるサインです。
5. 急激な減量(過度なカロリー制限)
短期間の激しいダイエットは筋肉量の低下を招き、膝の安定性が失われます。体重管理は有酸素運動+適切な食事管理で、筋肉を落とさずに行うことが理想です。
6. 自己判断での薬の使いすぎ
市販の痛み止めで症状をごまかしながら無理な運動を続けると、炎症に気づかないまま軟骨が傷つく危険があります。薬は医師の指示に従って使用しましょう。
間違った「民間療法」への注意
インターネット上には医学的根拠のない民間療法の情報も多く出回っています。一般的に「効果が期待できない」または「悪化させる可能性がある」とされているものには注意が必要です。具体的には、痛む部位への長時間の熱刺激(炎症急性期)、根拠不明のサプリメントの大量摂取などがあります。治療方針は必ず医師や理学療法士と相談の上で決めましょう。
有酸素運動の正しい取り入れ方
肥満傾向がある方は、筋力トレーニングと並行して有酸素運動も取り入れることで、より効率的に体重管理と体力向上を両立できます。
おすすめの有酸素運動
ウォーキング: 最も取り入れやすい有酸素運動。1日30分、週5日を目標に。坂道・長時間歩行は膝への負担が増えるため、最初は平地から始める。詳細はウォーキングの記事を参照。
水中ウォーキング・スイミング: 浮力により膝への負荷が大幅に軽減。膝に症状がある方でも比較的安全に行える。
自転車・サイクリング: 低衝撃で有酸素効果が高い。サドルを適切な高さに調整し、膝が深く曲がりすぎないようにする。
長時間の運動が難しい場合は、短時間の運動を1日数回に分けて行っても同等の効果が認められています。「10分×3回」でも「30分×1回」と同じ効果です。
運動以外の日常的な予防習慣
睡眠と休養
睡眠中は成長ホルモンが分泌され、軟骨・関節組織の修復が促進されます。質の高い睡眠(7〜8時間)を確保することは、関節の健康維持に重要です。
ストレッチ——膝周りの柔軟性を維持する
太もも(大腿四頭筋・ハムストリングス)と股関節周りの柔軟性を保つことで、膝への負荷が分散されます。風呂上がりの体が温まったタイミングで、無理なく行いましょう。
靴の選び方
クッション性が高く、ヒールの低い靴を選ぶことが基本です。ハイヒールは前足部への荷重が増え、膝への負担が大きくなります。機能的なスポーツシューズか、インソールを使用することが理想的です。
変形性膝関節症のステージと予防の優先事項
変形性膝関節症は進行度によってステージが分かれており、それぞれで適切な予防・治療方針が異なります。
初期(軽度)——痛みが軽く、軟骨のすり減りが少ない段階
運動療法・体重管理・食事改善を柱に、軟骨のすり減りを最小限に抑えることが目標です。この段階での積極的な予防が最も効果的です。
中期(中等度)——痛みが増し、X線で関節の隙間が狭まっている段階
運動療法を続けながら、装具療法・薬物療法を組み合わせます。日常生活動作の工夫も重要になります。
後期(重度)——関節の変形が著しく日常生活が困難な段階
この段階では保存療法(手術以外の治療)の効果に限界が生じる場合があります。再生医療や手術(人工膝関節置換術)の適応を検討することになります。
予防・保存療法を超えた選択——再生医療という可能性
運動・食事・装具・薬といった一般的な予防・保存療法を続けてもなお痛みが改善せず、軟骨のすり減りが進行している場合、再生医療(さいせいいりょう)という選択肢があります。
再生医療とは
患者さん自身の細胞や血液成分を使って、傷ついた軟骨・組織の修復を促す治療法です。主な種類として以下があります。
- PRP療法(多血小板血漿療法): 自分の血液から成長因子を濃縮したPRP(Platelet Rich Plasma)を抽出し、膝関節内に注射する方法
- 幹細胞治療: 脂肪や骨髄から採取した幹細胞を培養・注射することで組織修復を促す方法
当クリニックの再生医療への考え方
再生医療の効果は「どのような細胞を使うか」「どのように培養・処理するか」に大きく左右されます。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。
当クリニックでは、患者さんお一人おひとりの状態に合わせた再生医療の適応を慎重に判断しています。変形性膝関節症でお悩みの場合は、まずは診察にてご相談ください。
よくある質問(FAQ)
Q1. 変形性膝関節症は予防できますか?
一次性の発症を完全に防ぐことは難しいですが、適切な運動・体重管理・食事習慣によってリスクを大幅に下げることは可能です。特に40代から予防を始めることが有効です。
Q2. 変形性膝関節症になっても運動していいですか?
基本的に「痛みのない範囲での適度な運動」は推奨されます。安静にしすぎると筋力が低下して症状が悪化しやすくなります。ただし、運動の種類・強度・頻度は症状に応じて調整が必要です。必ず医師や理学療法士の指導のもとで行いましょう。
Q3. スクワットは変形性膝関節症に良いですか?悪いですか?
正しいフォームで行えば大腿四頭筋強化に非常に効果的です。ただし「膝がつま先より前に出ない」「深くしゃがみすぎない」「痛みが出たら中止する」ことが条件です。症状が強い時期はパテラセッティングや直脚挙上などの低負荷トレーニングから始めましょう。
Q4. ジムのレッグプレスで膝が痛くなります。どうすればいいですか?
足の置く位置・膝の曲げ角度・重量を見直してください。膝を90度以上曲げない、膝が内側に入らないよう注意する、重量を軽くするなどの対策が有効です。それでも改善しない場合は一時的に中止して医師に相談することをおすすめします。
Q5. 変形性膝関節症は食事で改善できますか?
食事によって軟骨を「回復させる」ことは難しいですが、コラーゲン・ビタミンD・オメガ3脂肪酸などを意識的に摂取することで関節の健康維持をサポートできます。体重管理という観点でも食事管理は重要です。
Q6. O脚があると変形性膝関節症になりやすいですか?
はい、O脚は変形性膝関節症の大きなリスク因子です。O脚があると内側の軟骨に荷重が集中しやすくなります。インソールや理学療法によるO脚の改善が予防に効果的です。詳しくはO脚についての記事もご参照ください。
Q7. 若い人でも変形性膝関節症になりますか?
なります。学生時代のスポーツで膝を酷使した方、靭帯・半月板の損傷経験がある方(二次性)は、若い年齢でも発症することがあります。また肥満や筋力低下も若年者の発症リスクを高めます。
まとめ——今日から始められる変形性膝関節症予防の3本柱
変形性膝関節症の予防は「特別なこと」ではありません。毎日の積み重ねが、10年後・20年後の膝を守ります。
予防の3本柱:
- 筋力トレーニング: 大腿四頭筋を中心に、週2〜3回継続する
- 体重管理: 有酸素運動と食事管理で標準体重を維持する
- 生活習慣の見直し: 靴・歩き方・日常動作で膝への慢性的な負荷を減らす
発症前の方は一次予防を、すでに診断を受けた方は二次予防(進行を止める取り組み)を、それぞれの状況に合わせて続けることが大切です。
痛みがあっても動けなくなることはありません。正しい知識と適切なサポートがあれば、症状と上手につき合いながら活動的な生活を続けることができます。
それでも症状が改善しない、または進行が気になる場合は、ぜひ一度ご相談ください。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。患者さん一人ひとりの状態に合わせた再生医療の選択肢について、丁寧にご説明します。
No.0020
監修:院長 坂本貞範