Contents
変形性股関節症とは
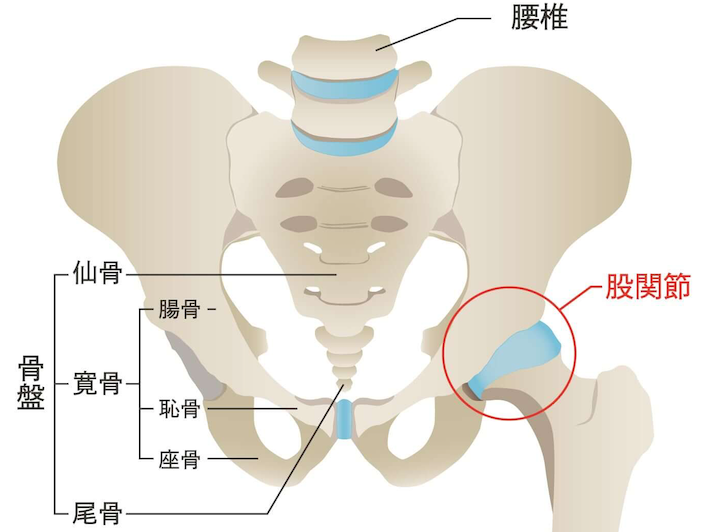
股関節は、太ももの骨(大腿骨)の丸い部分が骨盤のくぼみ(寛骨臼)にはまり込む構造をしています。この関節を覆う軟骨がすり減り、骨と骨がぶつかることで痛みや動きの制限が生じる病気が変形性股関節症です。
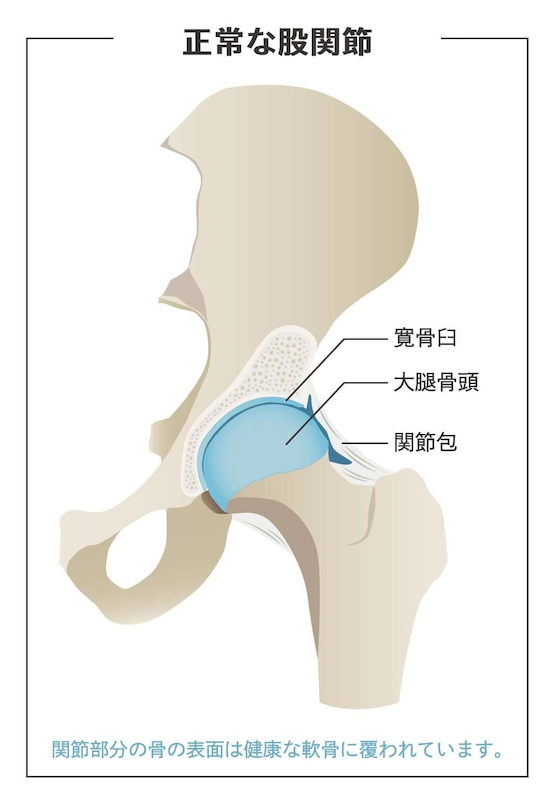
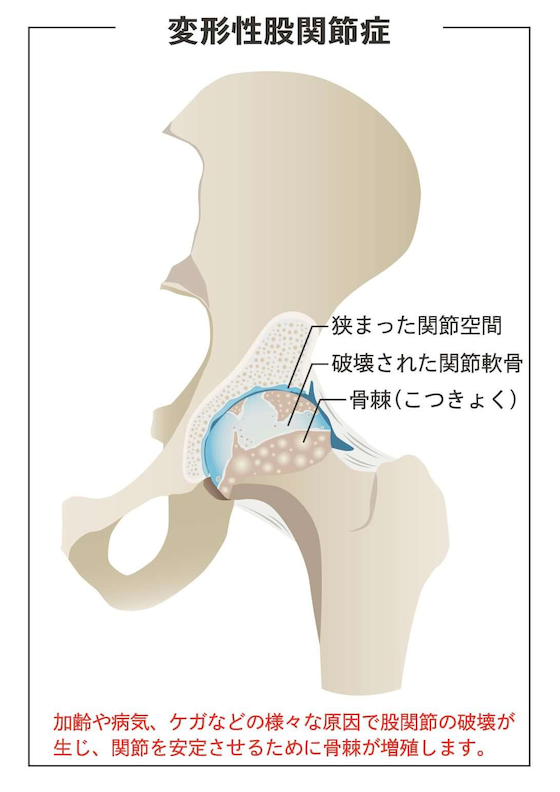
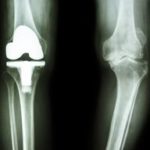
左の画像が正常な股関節、右の画像が変形性股関節症の状態です。軟骨がすり減ることで関節の隙間が狭くなり、骨同士がこすれ合うようになります。
日本では約120万〜500万人が変形性股関節症に悩んでいるとされています。特に40〜50代以降の女性に多く見られ、男女比はおよそ1:5〜7と、女性の割合が圧倒的に高い疾患です。
初期には立ち上がるときや歩き始めの違和感程度ですが、進行すると安静時にも痛みが出て、日常生活に大きな支障をきたします。早い段階で原因を理解し、適切な対策をとることが大切です。変形性股関節症の症状・進行度・診断法については、こちらの記事でくわしく解説しています。
変形性股関節症の原因|一次性・二次性の分類
変形性股関節症の原因は、大きく「一次性」と「二次性」の2つに分けられます。日本と欧米ではその割合が大きく異なり、患者さんの背景によって治療方針も変わってきます。
| 分類 | 主な原因 | 日本での割合 |
|---|---|---|
| 一次性 | 加齢・肥満・過負荷(明らかな原因なし) | 約2割 |
| 二次性 | 臼蓋形成不全・先天性股関節脱臼・外傷など | 約8割 |
一次性(加齢・使い過ぎ)
一次性とは、明らかな基礎疾患がなく、加齢による軟骨の摩耗や長年の関節への負担によって発症するタイプです。
加齢とともに軟骨の水分が減少し、弾力性が失われていきます。そこに体重による荷重や繰り返しの動作が加わると、徐々に軟骨がすり減っていきます。欧米では変形性股関節症の約8割が一次性とされており、肥満率の高さや体格の大きさが関係していると考えられます。
日本でも近年の高齢化や生活様式の変化に伴い、一次性の割合が増加傾向にありますが、それでも欧米に比べると少ないのが現状です。
一次性の主なリスク因子
- 加齢:60代以降で発症リスクが上昇する
- 肥満(BMI 25以上):体重が増えるほど股関節への荷重が増加する
- 長年の重労働・スポーツ:荷物の運搬、農作業、マラソンなど
- 女性ホルモンの低下:閉経後に軟骨の保護作用が低下する
二次性(先天的・後天的な異常)
二次性とは、股関節の形状異常や過去のケガなど、何らかの原因が背景にあって発症するタイプです。日本人の変形性股関節症は約8割が二次性とされており、その多くが「臼蓋形成不全」や「先天性股関節脱臼」に起因します。
二次性の主な原因
- 臼蓋形成不全(骨盤のくぼみが浅い状態)※最も多い
- 先天性股関節脱臼(生まれつき股関節が外れている・外れやすい状態)
- 大腿骨頭壊死症(骨への血流が途絶え、骨が壊死する病気)
- 関節リウマチ(免疫の異常による関節炎)
- 外傷後の後遺症(骨折・脱臼後の関節変形)
- ペルテス病(小児期に大腿骨頭の血行が障害される病気)
- 大腿骨寛骨臼インピンジメント(FAI)(骨の形の問題による軟骨損傷)
特に臼蓋形成不全は、若い頃は自覚症状がなくても、中年期以降に徐々に股関節の痛みとして現れることが多いため注意が必要です。「生まれつき股関節が浅い・形に問題がある」と言われたことがある方は、定期的な経過観察をお勧めします。
先天性股関節脱臼とは
先天性股関節脱臼(正確には「発育性股関節形成不全」)は、赤ちゃんの股関節が生まれつき外れている、または外れやすい状態のことです。出生児の約0.1〜0.3%に見られ、女児に多いことが特徴です。将来的に変形性股関節症を引き起こす代表的な原因のひとつです。
原因と症状
先天性股関節脱臼の原因としては、以下のような要因が知られています。
- 遺伝的要因(家族に股関節の異常がある場合)
- 骨盤位分娩(さかご)
- 出生後のおくるみや抱き方による影響
赤ちゃんの場合、以下のような症状が見られることがあります。
- 足の開きが左右で異なる
- 太もものしわの数や位置が左右で違う
- 片方の足が短く見える
- おむつ替えのときに足が開きにくい
大人になってから発覚するケースもあり、その場合は股関節の違和感や歩行時の痛みがきっかけで受診し、診断されることがあります。
診断方法
乳児健診(3〜4か月健診)での検査が早期発見のカギとなります。医師が赤ちゃんの足を動かして、股関節の安定性を確認します。超音波検査(エコー)やレントゲン検査で、股関節の状態を詳しく評価します。近年は超音波検査による早期スクリーニングが普及し、早い段階で発見できるケースが増えています。
治療法(リーメンビューゲル・手術)
早期発見された場合、多くはリーメンビューゲルと呼ばれる装具を使った治療で改善が期待できます。赤ちゃんの足を自然に開いた状態で保持し、股関節を正しい位置に戻していきます。装具での治療が難しい場合や発見が遅れた場合には、手術が必要になることもあります。
早期に発見し、適切な治療を行うことで、将来の変形性股関節症の予防につながります。乳幼児健診を必ず受診し、少しでも気になる点があれば小児整形外科に相談することをおすすめします。
臼蓋形成不全とは|CE角・Sharp角の見方
臼蓋形成不全(きゅうがいけいせいふぜん)は、骨盤側の受け皿(臼蓋)が通常よりも浅い状態です。大腿骨頭を十分に覆えないため、関節にかかる力が一部に集中し、軟骨のすり減りが進みやすくなります。
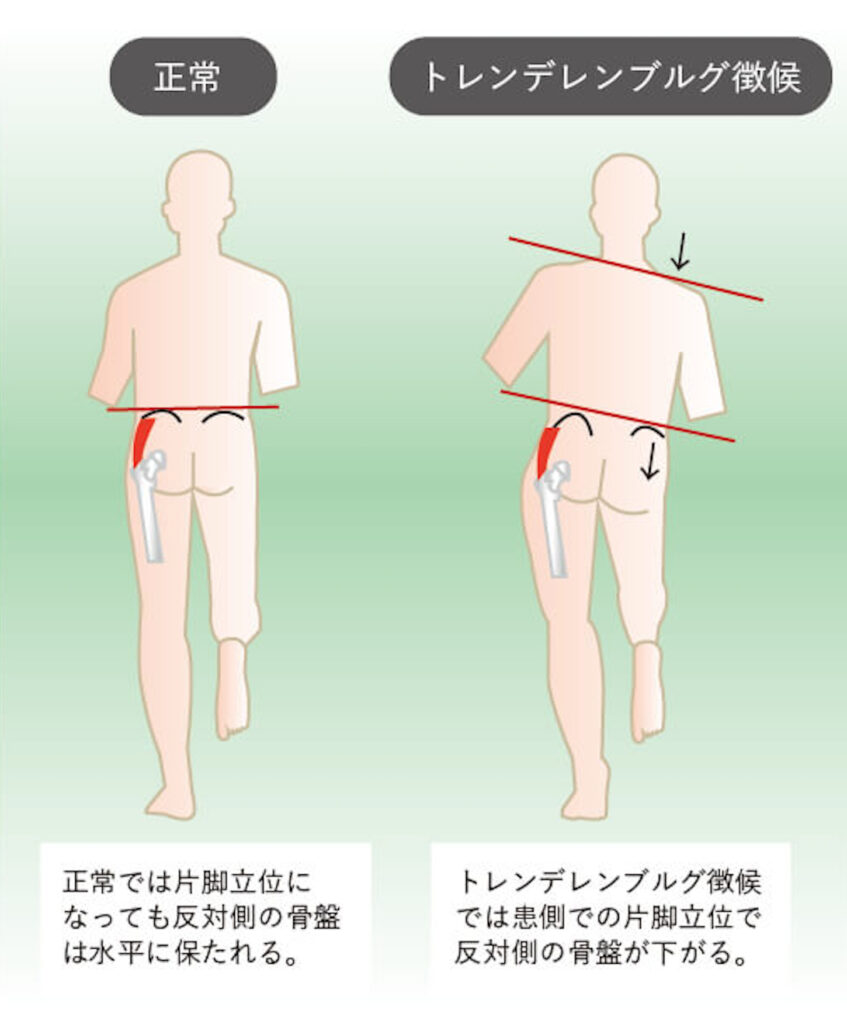
臼蓋形成不全の特徴と症状の進行
日本人の変形性股関節症患者のうち、約8割が臼蓋形成不全を有しているとされています。女性に圧倒的に多く、先天性股関節脱臼の既往がある方に見られることが多い疾患です。
臼蓋形成不全の方は、若い頃は痛みがなくても、以下のような経過をたどることがあります。
- 10〜20代:自覚症状がほとんどない。スポーツや激しい動作で軽い違和感を覚えることがある
- 30〜40代:長時間の歩行や運動後に股関節の違和感や軽い痛みを感じる。疲れやすさを訴える方も多い
- 40〜50代以降:軟骨の摩耗が進行し、変形性股関節症を発症。安静時にも痛みが出ることがある
片足立ちの際に骨盤が傾く「トレンデレンブルグ徴候(てれんでれんぶるぐちょうこう)」が見られることもあります。これは股関節周囲の筋力が十分に発揮できないために起こります。
臼蓋形成不全は直ちに治療が必要な病気ではありませんが、将来的な変形性股関節症のリスク因子として認識し、定期的な経過観察を受けることが大切です。
「歩けなくなる」は防げる?臼蓋形成不全の進行と対策
「臼蓋形成不全と診断されたけど、将来歩けなくなってしまうの?」と不安を感じている方も多いかと思います。
臼蓋形成不全があるからといって、必ずしも重い変形性股関節症に進行するわけではありません。ただし放置すると進行のリスクが高まるのは事実です。臼蓋形成不全の段階から下記を継続することで、進行を大幅に遅らせることができます。
- 体重を管理し、股関節への余分な負荷を減らす
- 股関節周囲の筋力(特に中殿筋)を鍛える
- 定期的にレントゲン検査を受けて変化を観察する
- 痛みが出てきたら早めに専門医に相談する
「痛みがないから大丈夫」と思わずに、定期的なフォローを続けることが大切です。
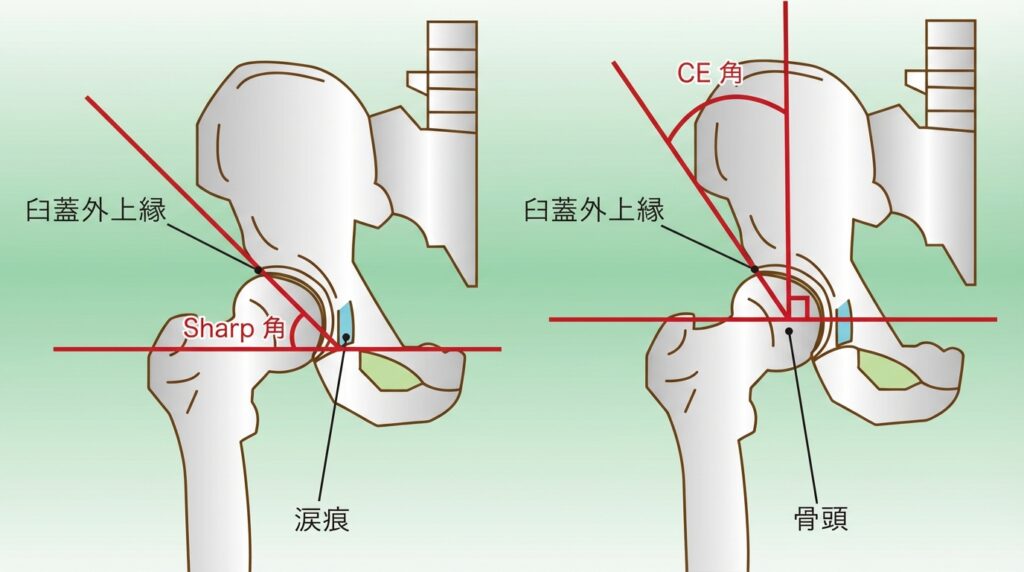
画像診断(Sharp角・CE角)の見方と基準値
臼蓋形成不全の評価には、レントゲン検査で「Sharp角(シャープ角)」と「CE角(シーイー角)」を測定します。どちらも骨盤と大腿骨頭の位置関係を数値で示すもので、治療方針を決めるうえで重要な指標です。
| 指標 | 意味 | 正常値 | 臼蓋形成不全の目安 |
|---|---|---|---|
| Sharp角 | 臼蓋の傾き(受け皿の角度) | 33〜38度 | 40度以上 |
| CE角(Center-Edge角) | 大腿骨頭の被覆度合い | 25度以上 | 20度以下 |
Sharp角は、臼蓋の傾きを示す角度です。角度が大きいほど受け皿が浅い(傾いている)ことを意味します。40度以上の場合は臼蓋形成不全と診断されます。
CE角(Center-Edge角)は、大腿骨頭がどれだけ臼蓋に覆われているかを示す角度です。角度が小さいほど骨頭の被覆が不十分です。20度以下の場合は臼蓋形成不全と判断されます。16〜20度は「境界型」、16度未満は「重度」と分類されることが多いです。
「CE角が18度だった」「Sharp角が42度と言われた」という方は、臼蓋形成不全が存在する可能性が高い状態です。ただし数値だけで治療の緊急度が決まるわけではなく、痛みの有無・軟骨の状態・年齢・生活環境などを総合的に評価したうえで、今後の方針を決定していきます。
年代別リスク|20代・30代・40代以降それぞれの注意点
変形性股関節症のリスクや症状の現れ方は、年代によって異なります。「自分はまだ若いから大丈夫」と思わず、年代ごとの特徴を知っておくことが大切です。
20代・30代:自覚症状がなくても要注意
20〜30代で変形性股関節症の診断を受ける方の多くは、臼蓋形成不全や先天性股関節脱臼を背景に持っています。この年代では軟骨はまだ比較的残っていることが多く、痛みがないケースも珍しくありません。
しかし「痛みがない=問題ない」ではありません。軟骨のすり減りは静かに進行します。特に以下に当てはまる方は、症状がなくても一度整形外科を受診することをおすすめします。
- 以前に臼蓋形成不全・先天性股関節脱臼と言われたことがある
- 家族(特に母親)に変形性股関節症の人がいる
- 激しいスポーツで股関節に違和感を感じることがある
- 「股関節が浅い・生まれつきの形に問題がある」と医師に言われたことがある
20〜30代で発見できれば、骨切り術など自分の関節を温存する手術も選択肢に入ります。治療の幅が広い段階で状態を把握しておくことに大きな意義があります。
40代:症状が現れ始める要注意の時期
40代は、臼蓋形成不全などの構造的な問題を抱えていた方に症状が出始めやすい年代です。「最近、長時間歩いた後に股関節の付け根が重い」「立ち上がりの最初の一歩が痛い」といった訴えが増えます。
また40代女性は閉経前後のホルモン変化が始まる時期でもあり、骨や軟骨の維持に影響が出やすいことも知られています。この時期に保存療法(運動療法・体重管理・生活指導)を始めることで、進行を効果的に遅らせることができます。
50代以降:進行例・手術の検討が増える時期
50代以降になると、すでに軟骨がかなりすり減っている状態で受診される方も増えます。安静時にも痛みが出る、歩行が困難になる、といった進行例では、手術療法が検討されることがあります。
ただし「手術しかない」と決めつける必要はありません。進行例であっても再生医療などの新しい治療選択肢があります。年齢や全身状態、本人の希望を踏まえて、最善の方針を専門医と一緒に考えることが大切です。
変形性股関節症になりやすい人の特徴
以下のような方は、変形性股関節症の発症リスクが高いとされています。ご自身に当てはまるものがないか、確認してみてください。
チェックリスト
- 女性である(男性の5〜7倍の発症率)
- 臼蓋形成不全と言われたことがある
- 赤ちゃんの頃に先天性股関節脱臼の既往がある
- 家族(特に母親)に変形性股関節症の方がいる
- 体重が標準体重を大幅に超えている(BMI 25以上)
- 長年、肉体労働や重い荷物を運ぶ仕事をしている
- サッカー、マラソンなど股関節に負担のかかるスポーツ歴がある
- 和式トイレや正座など、深くしゃがむ動作が多い生活をしている
3つ以上当てはまる方は、現在症状がなくても整形外科でレントゲン検査を受けることをおすすめします。早期発見が将来の関節を守る第一歩です。
日常生活で股関節を守る工夫
変形性股関節症の進行を遅らせるには、日常生活の動作・習慣を見直すことが非常に重要です。小さな積み重ねが関節の寿命を延ばします。
正しい座り方・立ち方
- 椅子に座るとき:膝が腰より低くならないよう、椅子の高さを調整する。深く背もたれに寄りかかりすぎない
- 正座・あぐらは避ける:股関節を強く内旋・外旋させる姿勢は負担が大きい
- 立ち上がるとき:両手で座面を押して、ゆっくりと体重を分散させて立つ
- 長時間同じ姿勢を避ける:30〜60分おきに軽く歩くか、ストレッチを挟む
正しい歩き方
歩くとき、股関節には体重の約3〜4倍の荷重がかかります。歩行姿勢を整えるだけで、関節への負担を大きく減らせます。
- 足先をまっすぐ前に向けて歩く(外股・内股を避ける)
- 歩幅は小さめに:大股歩きは股関節への衝撃が強くなる
- クッション性のある靴を選ぶ:衝撃を吸収し、関節への負担を軽減する
- ハイヒールは避ける:重心が前に傾き、股関節・膝への負荷が増す
- 杖の使用を検討する:痛みがある場合、杖を使うことで股関節への荷重を30〜40%減らせる
生活スタイルの見直し(和式から洋式へ)
- トイレ:和式 → 洋式に変更する
- 椅子の使用:正座やあぐらを避け、椅子に座る習慣をつける
- 寝具:布団 → ベッドに変更する(起き上がりの負担軽減)
- 靴:クッション性のある靴を選び、ハイヒールは避ける
しゃがむ動作は股関節を深く曲げるため、軟骨への負担が大きくなります。できるだけ股関節を深く曲げずに済む生活環境を整えることが予防につながります。
おすすめの運動・ストレッチ
股関節周囲の筋肉(特に中殿筋や大腿四頭筋)を鍛えることで、関節を安定させ、軟骨への負担を分散させることができます。
- 水中ウォーキング:浮力で股関節への負担を軽減しながら筋力を鍛えられます
- ストレッチ:股関節まわりの柔軟性を保ち、可動域を維持します
- 自転車(エアロバイク):体重をサドルに預けながら、関節を動かせます
- ヨガ・ピラティス:体幹を鍛えながら柔軟性を高められます
ジョギングやジャンプなど衝撃の大きい運動は避けることが望ましいです。具体的なストレッチの方法は、こちらの記事でくわしく紹介していますので、あわせてご覧ください。
体重管理
歩行時に股関節には体重の約3〜4倍の荷重がかかるとされています。たとえば体重が5kg増えると、股関節への負担は15〜20kg増加する計算になります。バランスの良い食事と適度な運動を組み合わせ、無理のない範囲での体重管理を心がけましょう。
冷え対策
- 入浴でしっかり体を温める(38〜40度のぬるめのお湯に15〜20分)
- 冬場はレッグウォーマーや腹巻で下半身を保温する
- エアコンの冷房に長時間当たらないようにする
変形性股関節症の進行を遅らせるために
変形性股関節症は、一度進行した軟骨のすり減りを完全に元に戻すことは難しいとされています。しかし、適切な対策をとることで進行スピードを大幅に遅らせることは十分に可能です。
早期受診の重要性
「年だから仕方ない」と放置せず、違和感を感じたら早めに整形外科を受診することが大切です。変形性股関節症は、初期段階であれば運動療法や生活指導で進行を大幅に遅らせることが可能です。しかし軟骨が大きくすり減ってからでは、保存療法だけでは対応が難しくなります。
特に以下の症状がある方は、早めの受診をおすすめします。
- 歩き始めに股関節が痛む
- 長時間歩くと股関節の付け根が重だるくなる
- 靴下を履く動作や足の爪切りがつらい
- あぐらがかけなくなった
- 片脚立ちで骨盤が傾く感覚がある(トレンデレンブルグ徴候)
継続的なセルフケアの大切さ
- 毎日のストレッチ:股関節周囲の柔軟性を維持する
- 筋力トレーニング:中殿筋・大腿四頭筋を継続して鍛える
- 体重管理:適正体重を維持し、関節への荷重を減らす
- 生活環境の整備:洋式トイレ・椅子・ベッドへの移行
変形性股関節症の治療法
変形性股関節症の治療は、病気の進行度や症状の強さに応じて段階的に選択されます。
保存療法(薬物・運動・温熱療法)
薬物療法
消炎鎮痛薬(NSAIDs)の内服や外用薬(湿布・塗り薬)で痛みと炎症を抑えます。関節内に痛み止めの注射を行うこともあります。関節への注射の種類や特徴については、こちらの記事でくわしく解説しています。
運動療法
股関節周囲の筋力強化と可動域の維持を目的としたリハビリテーションです。理学療法士の指導のもと、一人ひとりの状態に合わせたプログラムが組まれます。
温熱療法
温熱やホットパックで血行を促進し、筋肉のこわばりや痛みを緩和します。
手術療法(骨切り術・人工股関節置換術)
骨切り術
臼蓋形成不全の比較的若い患者さんに行われることが多い手術です。骨盤の骨を切って角度を変え、大腿骨頭をしっかり覆えるようにします。自分の関節を温存できるメリットがあります。
人工股関節置換術
傷んだ股関節を人工の関節に置き換える手術です。変形が高度に進行した場合に選択されます。痛みの軽減効果は高いですが、感染症のリスクや人工関節の耐用年数(一般的に15〜20年程度)などを考慮する必要があります。
手術以外の選択肢|再生医療(幹細胞治療・PRP療法)
「手術を勧められたけれど、なるべく自分の関節を残したい」「まだ手術に踏み切れない」――そのような方に近年注目されているのが再生医療という選択肢です。
幹細胞治療
患者さんご自身の脂肪から採取した幹細胞を専門の施設で培養し、関節内に注入する治療法です。幹細胞には傷ついた組織の修復を促す力があり、軟骨や周囲の組織の再生が期待されています。
PRP(多血小板血漿)療法
患者さんの血液から成長因子を豊富に含むPRP(血小板を高濃度に含む血漿)を抽出し、関節内に注入する治療法です。組織の修復と炎症の抑制を促します。
再生医療は、保存療法では改善が見られないが手術には抵抗がある、という方にとって検討する価値のある治療法です。入院の必要がなく、身体への負担が少ない点も特徴です。治療の効果は軟骨の残存量や全身状態によって異なりますが、早期〜中期の段階であるほど、より良い結果が期待できます。
手術を勧められたが不安な方へ
「人工股関節しか方法がないと言われた」「まだ50代で手術に踏み切れない」――そのようなお悩みを抱えて相談にいらっしゃる方は少なくありません。
当院では、患者さんご自身の細胞を用いた幹細胞治療を提供しています。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。独自の培養技術によって、細胞の力を最大限に引き出す治療を行っています。
まずはご相談だけでも構いません。お問い合わせ・無料相談はこちら
よくある質問(FAQ)
変形性股関節症は遺伝しますか?
変形性股関節症そのものが直接遺伝するわけではありません。しかし、原因となる臼蓋形成不全や先天性股関節脱臼には遺伝的な要因が関与するとされています。ご家族に変形性股関節症の方がいる場合は、定期的に検査を受けておくと安心です。
臼蓋形成不全と言われたら必ず手術が必要ですか?
臼蓋形成不全と診断されても、すぐに手術が必要になるわけではありません。痛みがなく軟骨の状態が良好であれば、体重管理や筋力トレーニングなどの保存療法で経過を見ることが多いです。ただし、進行を見逃さないために定期的なレントゲン検査を受けることが大切です。
変形性股関節症は20代・30代でも発症しますか?
はい、発症します。特に臼蓋形成不全や先天性股関節脱臼の既往がある方は、20〜30代で症状が出始めることがあります。「まだ若いから」と思わず、股関節の違和感が続く場合は整形外科を受診することをおすすめします。若いうちに発見するほど、自分の関節を温存する選択肢が広がります。
股関節の違和感は何科を受診すればいいですか?
まずは整形外科を受診してください。レントゲン検査で股関節の状態を確認し、必要に応じてMRI検査なども行います。股関節の痛みは腰の疾患が原因で起こることもあるため、専門的な診断を受けることが重要です。
変形性股関節症は完治しますか?
一度すり減った軟骨が自然に元通りになることは困難です。しかし、早期に適切な対策をとることで進行を大幅に遅らせることが可能です。また、再生医療では傷ついた組織の修復を促すことが期待されており、新たな治療の選択肢として注目されています。「完治が難しい=打つ手がない」ではありません。最善の選択肢を専門医と一緒に考えることが大切です。
まとめ
変形性股関節症は、臼蓋形成不全や先天性股関節脱臼など、股関節の構造的な問題を背景に発症することが多い疾患です。特に日本人の場合は、二次性が約8割を占めるという特徴があります。
もっとも大切なのは、早期発見と早期対策です。股関節に違和感を感じたら放置せず、早めに整形外科を受診しましょう。体重管理や適度な運動、生活スタイルの見直しなど、日常生活の中でできる予防法も数多くあります。
CE角やSharp角といった数値が「基準値外」だったとしても、それだけで将来が決まるわけではありません。正しく現状を把握し、適切なケアを続けることで、多くの方が長く自分の足で歩き続けることができています。
「手術しかない」と思い込んでいる方もいらっしゃるかもしれません。しかし現在は、保存療法から再生医療まで、さまざまな治療の選択肢があります。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。当院では患者さん一人ひとりの状態に合わせた治療をご提案しています。股関節の痛みでお悩みの方は、まずはお気軽にお問い合わせください。
No.0027
監修:院長 坂本貞範